 La fibromialgia o sindrome fibromialgica, termine che deriva da “fibro” che indica i tessuti fibrosi, come tendini e legamenti) e “mialgia” (dolore muscolare), è una sindrome che colpisce i muscoli, causando un aumento di tensione muscolare: tutti i muscoli, dal cuoio capelluto alla pianta dei piedi, sono in costante tensione. Si parla di sindrome poiché lo stesso paziente può avere segni (ciò che il medico riscontra nella visita) e sintomi (ciò che il malato riferisce). Agli inizi del 1900 veniva considerata una malattia infiammatoria dei muscoli (fibrosite), mentre a fine anni ‘40 venne esclusa la presenza di infiammazione e venne considerata a base psicologica.
La fibromialgia o sindrome fibromialgica, termine che deriva da “fibro” che indica i tessuti fibrosi, come tendini e legamenti) e “mialgia” (dolore muscolare), è una sindrome che colpisce i muscoli, causando un aumento di tensione muscolare: tutti i muscoli, dal cuoio capelluto alla pianta dei piedi, sono in costante tensione. Si parla di sindrome poiché lo stesso paziente può avere segni (ciò che il medico riscontra nella visita) e sintomi (ciò che il malato riferisce). Agli inizi del 1900 veniva considerata una malattia infiammatoria dei muscoli (fibrosite), mentre a fine anni ‘40 venne esclusa la presenza di infiammazione e venne considerata a base psicologica.
 Il moderno concetto di fibromialgia, invece, risale al 1978, quando due ricercatori canadesi, Hugh Smythe e Harvey Moldofky, che avevano utilizzato il termine introdotto nel 1976 da Hench, parlarono di fibromialgia per indicare gli aspetti caratteristici della sindrome, che è a genesi multifattoriale. CAUSE: Dagli studi volti a cercare la causa della FM sono emerse numerose alterazioni dei neurotrasmettitori a livello del sistema nervoso centrale (sostanze di fondamentale importanza nella comunicazione intracellulare). Se pensiamo al nostro organismo come ad un computer, nella fibromialgia le periferiche sono integre e in grado di raccogliere le informazioni correttamente, ma i dati vengono interpretati in modo errato. Uno degli effetti della disfunzione dei neurotrasmettitori, in particolare della serotonina e della noradrenalina, è l’iperattività del sistema nervoso neurodegenerativo, che comporta un deficit di irrorazione sanguigna a livello muscolare, con insorgenza del dolore. Due sono le caratteristiche diffuse e persistenti della FM: l’iperalgesia (percezione di dolore molto intenso, in risposta a stimoli dolorosi lievi), allodinia (percezione del dolore in risposta a stimoli che normalmente non sono dolorosi).
Il moderno concetto di fibromialgia, invece, risale al 1978, quando due ricercatori canadesi, Hugh Smythe e Harvey Moldofky, che avevano utilizzato il termine introdotto nel 1976 da Hench, parlarono di fibromialgia per indicare gli aspetti caratteristici della sindrome, che è a genesi multifattoriale. CAUSE: Dagli studi volti a cercare la causa della FM sono emerse numerose alterazioni dei neurotrasmettitori a livello del sistema nervoso centrale (sostanze di fondamentale importanza nella comunicazione intracellulare). Se pensiamo al nostro organismo come ad un computer, nella fibromialgia le periferiche sono integre e in grado di raccogliere le informazioni correttamente, ma i dati vengono interpretati in modo errato. Uno degli effetti della disfunzione dei neurotrasmettitori, in particolare della serotonina e della noradrenalina, è l’iperattività del sistema nervoso neurodegenerativo, che comporta un deficit di irrorazione sanguigna a livello muscolare, con insorgenza del dolore. Due sono le caratteristiche diffuse e persistenti della FM: l’iperalgesia (percezione di dolore molto intenso, in risposta a stimoli dolorosi lievi), allodinia (percezione del dolore in risposta a stimoli che normalmente non sono dolorosi).
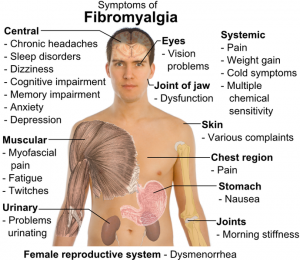
 FATTORI DI RISCHIO: L’andamento dei sintomi varia in rapporto a numerosi fattori esterni: fattori climatici (i dolori peggiorano nelle stagioni di passaggio, cioè in primavera ed autunno e nei periodi molto umidi), fattori ambientali (tile di vita e grado culturale possono condizionarne il decorso), fattori ormonali (i sintomi peggiorano nel periodo premestruale, in caso di disfunzione della tiroide ecc.), fattori stressanti (discussioni, litigi, tensioni lavorative e familiari), fattori psicologici (visione pessimistica, a volte catastrofica dei normali eventi quotidiani, difficoltà nel mantenere il controllo nel proprio ambiente). La fibriomalgia in Italia non è riconosciuta come invalidante, ma in altre nazioni è la singola causa più frequente di richieste di pensioni d’invalidità: in Usa, ad esempio, il 15% dei fibromialgici riceve un indennizzo di disabilità, e il 25% viene considerato totalmente disabile). SINTOMI: I sintomi sono davvero numerosi: dolore e ipersensibilità in numerose parti del corpo, disturbi del sonno (risveglio nelle prime ore del mattino), notevole stanchezza, rigidità mattutina, colon irritabile, depressione e ansia che compromettono frequentemente lo svolgimento delle usuali attività quotidiane, occasionale presenza di nodosità palpabili in corrispondenza dei punti dolenti, emicrania, acufeni (fischi o vibrazioni nelle orecchie), bocca secca, brividi, bruxismo (denti digrignati di giorno e di notte), sensazione, mentre si cammina, di essere attratti da un lato, come se volessimo spingere la persona accanto a noi, cervicale (difficoltà di allungare la testa, che può complicarsi provocando nausea), difficoltà ad esprimersi e comunicare, a salire o scendere le scale, ad alzare o abbassare le braccia, nervi a fior di pelle, alternanza di diarrea e stitichezza, imprecisioni (ad es. nel colpire una palla), ipersensibilità (alla luce, agli odori, al rumore, all’ambiente sonoro ecc.). La sindrome fibromialgica alterna periodi di remissione parziale o totale, ad altri di ricomparsa ed intensificazione dei sintomi, per cui il paziente percorre una vera e propria “odissea medica”, tra diagnosi e terapie diverse.
FATTORI DI RISCHIO: L’andamento dei sintomi varia in rapporto a numerosi fattori esterni: fattori climatici (i dolori peggiorano nelle stagioni di passaggio, cioè in primavera ed autunno e nei periodi molto umidi), fattori ambientali (tile di vita e grado culturale possono condizionarne il decorso), fattori ormonali (i sintomi peggiorano nel periodo premestruale, in caso di disfunzione della tiroide ecc.), fattori stressanti (discussioni, litigi, tensioni lavorative e familiari), fattori psicologici (visione pessimistica, a volte catastrofica dei normali eventi quotidiani, difficoltà nel mantenere il controllo nel proprio ambiente). La fibriomalgia in Italia non è riconosciuta come invalidante, ma in altre nazioni è la singola causa più frequente di richieste di pensioni d’invalidità: in Usa, ad esempio, il 15% dei fibromialgici riceve un indennizzo di disabilità, e il 25% viene considerato totalmente disabile). SINTOMI: I sintomi sono davvero numerosi: dolore e ipersensibilità in numerose parti del corpo, disturbi del sonno (risveglio nelle prime ore del mattino), notevole stanchezza, rigidità mattutina, colon irritabile, depressione e ansia che compromettono frequentemente lo svolgimento delle usuali attività quotidiane, occasionale presenza di nodosità palpabili in corrispondenza dei punti dolenti, emicrania, acufeni (fischi o vibrazioni nelle orecchie), bocca secca, brividi, bruxismo (denti digrignati di giorno e di notte), sensazione, mentre si cammina, di essere attratti da un lato, come se volessimo spingere la persona accanto a noi, cervicale (difficoltà di allungare la testa, che può complicarsi provocando nausea), difficoltà ad esprimersi e comunicare, a salire o scendere le scale, ad alzare o abbassare le braccia, nervi a fior di pelle, alternanza di diarrea e stitichezza, imprecisioni (ad es. nel colpire una palla), ipersensibilità (alla luce, agli odori, al rumore, all’ambiente sonoro ecc.). La sindrome fibromialgica alterna periodi di remissione parziale o totale, ad altri di ricomparsa ed intensificazione dei sintomi, per cui il paziente percorre una vera e propria “odissea medica”, tra diagnosi e terapie diverse.
 DIAGNOSI: La diagnosi è solitamente tardiva ed avviene dopo numerosi esami, tanto da essere spesso centrata per esclusione. L’anamnesi ha un ruolo chiave per l’orientamento diagnostico, chiedendo al paziente tipo, caratteristiche e durata del dolore, se riscontra limitazioni nelle attività quotidiane, se il dolore è accompagnato da un senso di spossatezza, affaticamento, astenia ecc. Si deve trattare di dolore diffuso che presenta le seguenti caratteristiche (anche se non necessariamente in contemporanea): deve interessare entrambi i lati del corpo, deve localizzarsi in almeno 11 delle 18 aree algogene (chiamate tender points). Si tratta di punti precisi e simmetrici che rispondono alla digito-pressione o alla pressione esercitata con uno strumento standardizzato, eseguita dal medico fino a che non vede sbiancare le proprie unghie. I test di laboratorio servono per escludere o identificare una patologia sovrapposta (emocromocitometrico, la VES, RA test, GPT, GOT, la proteina C reattiva, l’uricemia, il TSH. Solo in caso di sospetto clinico, è opportuno ricercare gli anticorpi antinucleo. Del tutto negative, nella fibromialgia, le tecniche di imaging che possono solo aiutare ad escludere la sindrome, suggerendo altre possibilità (osteoartrosi, artrite reumatoide ecc.).
DIAGNOSI: La diagnosi è solitamente tardiva ed avviene dopo numerosi esami, tanto da essere spesso centrata per esclusione. L’anamnesi ha un ruolo chiave per l’orientamento diagnostico, chiedendo al paziente tipo, caratteristiche e durata del dolore, se riscontra limitazioni nelle attività quotidiane, se il dolore è accompagnato da un senso di spossatezza, affaticamento, astenia ecc. Si deve trattare di dolore diffuso che presenta le seguenti caratteristiche (anche se non necessariamente in contemporanea): deve interessare entrambi i lati del corpo, deve localizzarsi in almeno 11 delle 18 aree algogene (chiamate tender points). Si tratta di punti precisi e simmetrici che rispondono alla digito-pressione o alla pressione esercitata con uno strumento standardizzato, eseguita dal medico fino a che non vede sbiancare le proprie unghie. I test di laboratorio servono per escludere o identificare una patologia sovrapposta (emocromocitometrico, la VES, RA test, GPT, GOT, la proteina C reattiva, l’uricemia, il TSH. Solo in caso di sospetto clinico, è opportuno ricercare gli anticorpi antinucleo. Del tutto negative, nella fibromialgia, le tecniche di imaging che possono solo aiutare ad escludere la sindrome, suggerendo altre possibilità (osteoartrosi, artrite reumatoide ecc.).
 TRATTAMENTO FARMACOLOGICO E NON: Diversi sono i farmaci usati nel trattamento della FM: farmaci analgesici per ridurre le rigidità e il dolore associato ad essa, antidepressivi, miorilassanti. Vi sono programmi interdisciplinari che includono tecniche di rilassamento e informazione sul dolore cronico e che possono pertanto migliorare efficacemente i sintomi e alleviare il dolore. Bisogna inoltre prendersi cura della propria persona, riducendo lo stress, evitando qualsiasi sforzo eccessivo o stress emotivo, dormendo a sufficienza, facendo esercizi appropriati (nuoto, passeggiata, acqua gym, equitazione e bici); dedicandosi allo yoga e alla meditazione, praticando l’agopuntura o trattamenti chiropratici che utilizzano spesso lo stretching e le tecniche di massaggio ). La terapia del massaggio si basa sulla manipolazione dei tessuti molli e dei muscoli per migliorare la circolazione sanguigna e aumentare il flusso di sostanze nutritive ai muscoli.
TRATTAMENTO FARMACOLOGICO E NON: Diversi sono i farmaci usati nel trattamento della FM: farmaci analgesici per ridurre le rigidità e il dolore associato ad essa, antidepressivi, miorilassanti. Vi sono programmi interdisciplinari che includono tecniche di rilassamento e informazione sul dolore cronico e che possono pertanto migliorare efficacemente i sintomi e alleviare il dolore. Bisogna inoltre prendersi cura della propria persona, riducendo lo stress, evitando qualsiasi sforzo eccessivo o stress emotivo, dormendo a sufficienza, facendo esercizi appropriati (nuoto, passeggiata, acqua gym, equitazione e bici); dedicandosi allo yoga e alla meditazione, praticando l’agopuntura o trattamenti chiropratici che utilizzano spesso lo stretching e le tecniche di massaggio ). La terapia del massaggio si basa sulla manipolazione dei tessuti molli e dei muscoli per migliorare la circolazione sanguigna e aumentare il flusso di sostanze nutritive ai muscoli.