“La domanda da porsi è la seguente: “perché alle riaperture progressive in corso da ormai due mesi non è seguito un aumento dei casi?” [questo nonostante manifestazioni di piazza, movide, tifosi sciagurati, etc]“: la pagina Facebook “Pillole di Ottimismo“, oggi ospita un interessante intervento (come sempre) dell’Editor-in-Chief, il virologo Guido Silvestri, direttore del dipartimento di Patologia presso la Emory University di Atlanta, che ha fatto il punto della situazione.
Di seguito il post integrale:
“1. SITUAZIONE IN ITALIA
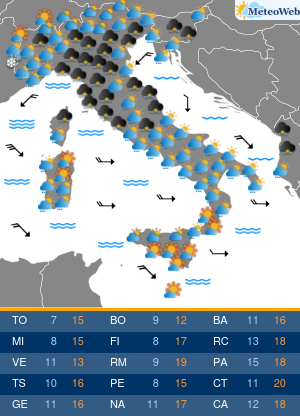
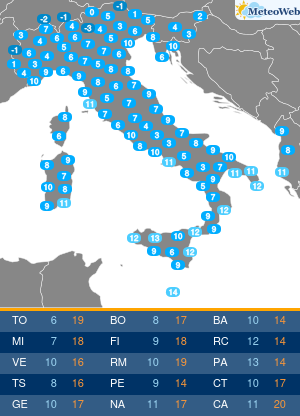
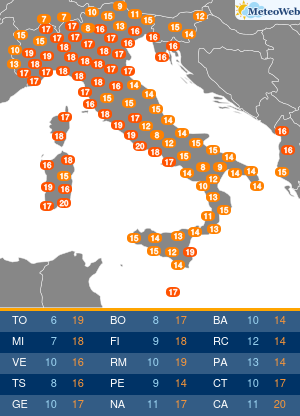
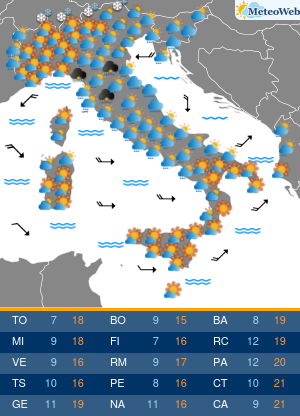
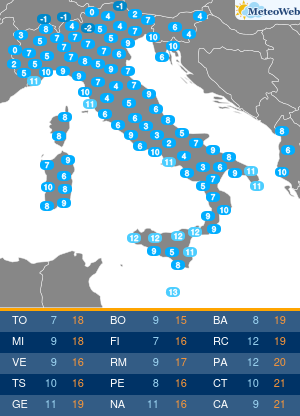
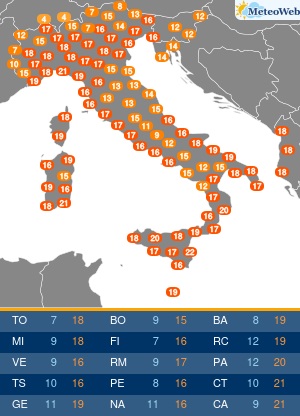
La situazione in Italia rimane buona, con ad oggi solo 71 persone in terapia intensive per COVID-19 (1.7% del picco di 4.068 ricoveri), 940 ricoveri ospedalieri (erano 29.010 al picco) e 14.621 casi attivi. Non aggiungo altro perché l’analisi giornaliera dei dati viene fatta dal grande Paolo Spada nella sua rubrica “Numeri in Pillole”.
Come ho detto altre volte la domanda da porsi è la seguente: “perché alle riaperture progressive in corso da ormai due mesi non è seguito un aumento dei casi?” [questo nonostante manifestazioni di piazza, movide, tifosi sciagurati, etc].
Le ipotesi sono diverse – stagionalità, distanziamento sociale, interventi di prevenzione mirata, immunità naturale, etc – ma sarà importante continuare ad analizzare e capire cosa sta succedendo, perché se la R0 per SARS-CV-2 in Italia (ed in Europa) rimane <1 senza lockdowns è una notizia bella ed importante per tutti.
2. SITUAZIONE NEL MONDO
La situazione nel mondo mostra un aumento del numero dei nuovi casi che va avanti da quasi due mesi ma non è accompagnato da un aumento corrispondente del numero delle morti. Questo fenomeno lo vediamo anche negli USA, ed in questo contesto è stato discusso in precedenza in alcuni post a cui rimando.
A questo punto è chiaro che la pandemia si è diffusa più o meno ovunque, anche se la mortalità pro-capite nei climi equatoriali e tropicali rimane molto minore di quella vista in Europa e Nord America nel periodo marzo-aprile 2020 (questo nonostante servizi sanitari in genere molto meno efficienti).
 Interessanti anche gli esempi di Messico, Cile, Perù, Colombia, Egitto, Algeria, Qatar, UAE, Singapore, India, Pakistan, Bangladesh e South Africa nel mostrare i limiti dell’approccio basato sulle “chiusure”, che anche se tempestive ed efficaci non sono comunque sostenibili a lungo termine per ovvii motivi socio-economici, per cui non appena si “riapre” il virus si diffonde (grazie a Sara Gandini per avermi fornito questi dati).
Interessanti anche gli esempi di Messico, Cile, Perù, Colombia, Egitto, Algeria, Qatar, UAE, Singapore, India, Pakistan, Bangladesh e South Africa nel mostrare i limiti dell’approccio basato sulle “chiusure”, che anche se tempestive ed efficaci non sono comunque sostenibili a lungo termine per ovvii motivi socio-economici, per cui non appena si “riapre” il virus si diffonde (grazie a Sara Gandini per avermi fornito questi dati).
In questo senso bisognerà osservare con attenzione nei prossimi mesi anche quei paesi (Australia, Nuova Zelanda, Norvegia, Danimarca, Finlandia, Corea, Marocco, Austria, Grecia, etc) dove efficaci misure di prevenzione hanno permesso di limitare moltissimo il numero dei casi e dei morti.
 Infatti la loro scommessa, al momento vincente, si basa sulla disponibilità abbastanza rapida di un “game changer” (vaccino o terapia risolutiva), altrimenti saranno costretti a fare uno sforzo di isolamento e monitoraggio enorme per evitare di essere travolti da una eventuale seconda ondata di COVID-19 che li troverebbe con minimi livelli di immunità naturale tra la popolazione.
Infatti la loro scommessa, al momento vincente, si basa sulla disponibilità abbastanza rapida di un “game changer” (vaccino o terapia risolutiva), altrimenti saranno costretti a fare uno sforzo di isolamento e monitoraggio enorme per evitare di essere travolti da una eventuale seconda ondata di COVID-19 che li troverebbe con minimi livelli di immunità naturale tra la popolazione.
Naturalmente mi auguro con tutto il cuore che abbiano visto giusto, e che questi “game changers” arrivino presto. Nel frattempo, è importante che si discutano questi aspetti – si tratta, come avete certamente capito, della famosa teoria dei “due scogli” – in modo mentalmente aperto, intellettualmente onesto e senza agende politiche di sorta.
3. PROGRESSI NEL MONITORAGGIO
All’insegna dell’OTTIMISMO che viene dalla CONOSCENZA, segnalo con piacere i progressi che stanno avvenendo in due aree essenziali della ricerca su COVID-19 di cui si parla piuttosto raramente. Mi riferisco allo sviluppo di due nuovi approcci per condurre interventi mirati di prevenzione basati sul monitoraggio dello status virologico: rapid testing e group testing.
Nell’area dei rapid testing segnalo con orgoglio che la mia Emory University ha ricevuto un grant federale di $31 milioni (circa 28 milioni di Euro) per valutare in modo indipendente la sensibilità e specificità di test virologici sviluppati da vari produttori allo scopo di determinare la presenza di virus nella saliva.
Si tratta di test per uso personale che non richiedono alcuna attrezzatura (tipo i test di gravidanza) e che possono essere usati anche giornalmente, se necessario, per monitorare nuove infezioni, tra la popolazione generale, ma soprattutto in specifici gruppi di persone a rischio (personale sanitario, personale di RSA, lavoratori nella “catena del freddo” etc).
Nell’area dei group testing (test di gruppo) segnalo l’interessante idea di testare insieme, a mo’ di screening in situazioni a “basso rischio”, di gruppi di persone, per esempio 20 o 50, per poi fare test diagnostici individuali solo nel caso di risultato positivo, seguendo una procedura analoga a quella già usata per lo screening virologico delle unità di sangue in medicina trasfusionale.
Sono progressi molto interessanti che invito tutti a seguire con attenzione.
4. SITUAZIONE VACCINI
 Il fronte vaccini è pieno di rapidi sviluppi e foriero di grande ottimismo – e che se ne facciano una ragione, i signori catastrofisti che pensano che siccome non abbiamo ancora un vaccino per HIV allora non avremo mai neanche un vaccino per COVID-19 (ragionamento, ovviamente, da analfabeti della virologia e della vaccinologia).
Il fronte vaccini è pieno di rapidi sviluppi e foriero di grande ottimismo – e che se ne facciano una ragione, i signori catastrofisti che pensano che siccome non abbiamo ancora un vaccino per HIV allora non avremo mai neanche un vaccino per COVID-19 (ragionamento, ovviamente, da analfabeti della virologia e della vaccinologia).
Ma torniamo alle cose serie. Ci sono al momento 179 – non è un errore: sono proprio centosettantanove – candidati vaccini in via di sviluppo, di cui 17 in fase clinica (fonte COVID-19 vaccine tracker, aggiornato al 2 luglio 2020). Appartengono a ben nove categorie diverse: vaccini a virus inattivato, virus attenuato, subunità proteica, DNA, RNA, vettori virali replicanti, vettori virali non-replicanti, virus-like particles (VLP), ed altri.
Quelli in fase piu’ avanzata sono: Wuhan Institute/ Sinopharm (phase II-III), Oxford/Astra Zeneca (phase II-III), Cansino Biologics (phase II), Moderna (phase II), Sinovac (phase II), Institute of Medical Biology (phase II), Bejing Institute/Sinopharm (phase II), BioNTech/Fosun/Pfizer (phase I-II), Imperial College (phase I-II) e Novavax (phase I-II).
Qui da noi in America ce ne sono sette in fase di sviluppo clinico: Moderna (phase III con 30.000 soggetti partita a luglio 2020); Astra-Zeneca (phase III parte a fine luglio 2020); Pfizer (phase III parte a settembre 2020); Inovio (phase III parte a ottobre 2020); Novavax (phase III parte a ottobre 2020); Jansenn + J&J (phase II-III parte a ottobre 2020);” l’americana Merck & Co., operante oggi in Italia come MSD Italia Srl “(Phase I parte a ottobre 2020), e Sanofi (phase II-III con 6000 soggetti parte a fine 2020). [di questi sette, Moderna, Astra-Zeneca, Jansenn,” Merck & Co., operante oggi in Italia come MSD Italia Srl”e Sanofi sono finanziati dal programma federale BARDA, Biomedical Advanced Research and Development Authority].
Mettendo ordine: grande ottimismo, molti candidati promettenti, interessanti risultati preliminari ma… non credo che, nonostante questa tempistica accelerata, potremo contare su questi vaccini per contrastare una eventuale seconda ondata nel dicembre/gennaio 2020-2021. Forse però potremo per questa ondata contare su un’altro “game changer”, che vi racconto qui sotto…
5. SITUAZIONE ANTICORPI E PLASMA CONVALESCENTE
Di anticorpi monoclonali capaci di neutralizzare SARS-CoV-2 ho già parlato varie volte in passato, qui sulla pagina (i vari Brenno, Dodi, Paolone, Silvietta etc) ma anche in varie altre situazioni tra cui una recente audizione alla Camera dei Deputati. i sono vari anticorpi monoclonali derivati dal sangue di soggetti guariti, da usare da soli o in combinazioni (i cosiddetti cocktails), che si sono dimostrati potentissimi nei vari modelli animali per COVID-19 e che ora sono in studi clinici di Fase I e II.
Ricordo che la loro efficacia sarà più veloce da dimostrarsi di quella dei vaccini, in quanto si prefigurano almeno inizialmente come agenti di terapia e/o profilassi post-esposizione (ma poi estendibili a profilassi di gruppi a richio). Siccome l’emivita di questi anticorpi è nell’ordine di 3-4 settimane (estendibile con modificazioni del frammento costante dell’immunoglobulina), si potrebbe configurare uno scenario in cui tali anticorpi avranno un impatto drammatico nel ridurre i danni clinici di una eventuale seconda ondata di COVID-19 nell’inverno 2020-2021.
Due altre cose molto positive sugli anticorpi monoclonali se paragonati ai vaccini. La prima è un profilo di safety in cui c’è un rischio minimo di ADE (antibody-dependent enhancement, un tipo di risposta immunitaria paradossale che finisce per favorire il virus che venne osservata per alcuni candidate vaccini contro SARS, vedi Jaume M et al., J Virol 2011; Wang SF et al, BBRC 2014; reviewed also in Moore & Klasse, J Virol 2020). La seconda è la possibilità che l’efficacia di un vaccino sia ridotta in soggetti molto anziani in cui poche cellule naïve B e T sono rimaste negli organi linfoidi.
Mettendo ordine: gli anticorpi monoclonali sembrano davvero super-promettenti per il trattamento e la prevenzione di COVID-19, e spero proprio che ci troveremo preparati se la dimostrazione della loro efficacia avverrà in sostanziale concomitanza con l’arrivo di una seconda ondata di COVID-19 in Italia.
Sul plasma di soggetti convalescenti dico solo che abbiamo una BELLISSIMA notizia che viene proprio dalla nostra Emory University, di cui però non posso ancora parlare (articolo in minor revision ma non ancora accettato). E’ una storia splendida, che presto condivideremo su questa pagina, ed un motivo in più per continuare a seguirci!
6. MUTAZIONE D614G E LA SAGA DEL VIRUS INDEBOLITO
Della mutazione D614G (un acido aspartico sostituito da una glicina nel bel mezzo della proteina Spike di SARS-CoV-2 ormai ne hanno parlato tutti, con grandi sproloqui da parte dei soliti “virologi della domenica”, ai quali credo che dovremo ahimé rassegnarci.
Riepilogando, la mutazione D614G è importante perché sta diventando sempre più prevalente a livello di popolazione (vedi Korber B et al., Cell 2020), ed ha due caratteristiche molto interessanti a livello biologico (Zhang L et al, BioRxiv 2020). La prima è una più alta concentrazione di proteina S nel virione, che favorisce l’infettività del virus, mentre la seconda è uno “shedding” più limitato della proteina S in forma solubile, dove potrebbe avere effetti tossici ai danni di cellule ACE2 positive.
Questa possibilità è consistente con l’osservazione che SARS-CoV-2 possa perdere in cultura il sito di clivaggio per la furina (furin cleavage site, FCS) nella proteina S la cui presenza aumenta il rilascio di subunità S1 solubile nel mezzo di coltura (Liu Z, J Virol 2020; Vanderford T et al., personal communication).
Da notare che la perdita di FCS è stata osservata in vivo in pazienti con COVID-19 ed è stata associata ad una forma leggera di malattia (Jin X et al., Emerg Microbes Infect 2020). E’ ancora presto per dire che SARS-CoV-2 sta evolvendo per trasmettersi meglio mentre la sua patogenicità si attenua… ma vi posso garantire che la storia di D614G e di FCS è ben lungi dall’essere finita.”