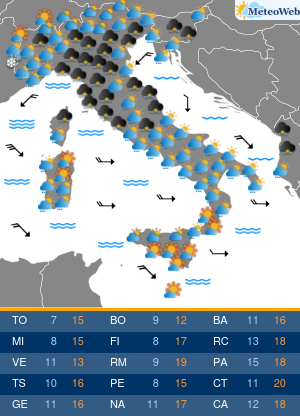
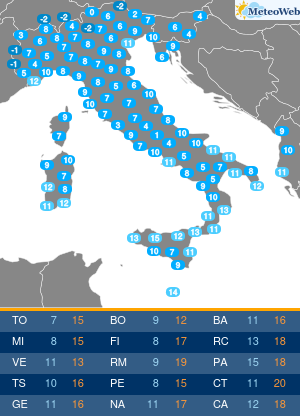
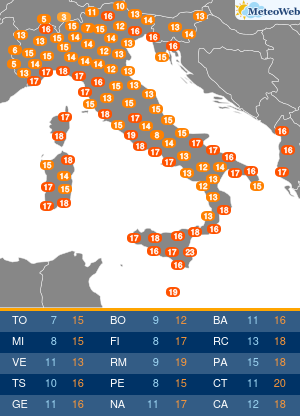
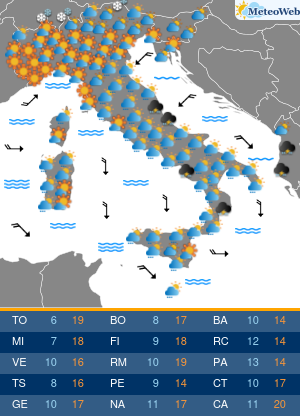
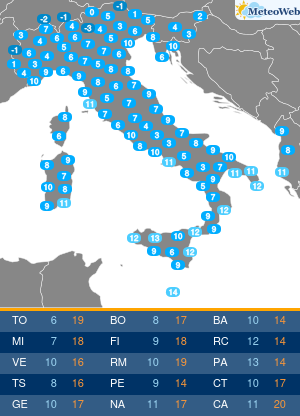
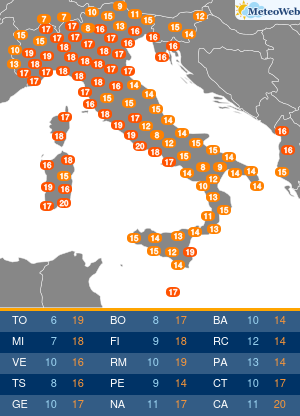
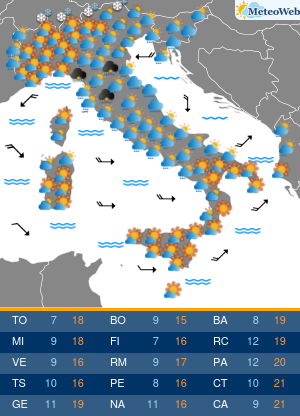
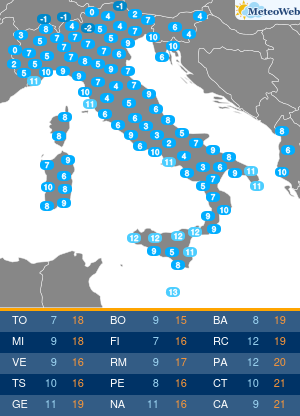
“Sembra un banale mal di schiena. Si pensa per anni a posture scorrette e sforzi fisici a carico della colonna vertebrale, invece si scopre che si tratta di spondilite anchilosante. E’ necessaria una diagnosi precoce“. Lo afferma Ilaria D’Emilia, reumatologa presso Ini, Istituto Neurotraumatologico Italiano, dove è responsabile del Centro Antares per Farmaci Biologici. “La spondilite anchilosante è una patologia infiammatoria cronica immuno-mediata a prevalente coinvolgimento assiale, appartenente al gruppo delle Spondiloartriti Sieronegative. La sua massima incidenza è in età giovane-adulta, in genere prima dei 45 anni; colpisce prevalentemente il sesso maschile – spiega l’esperta – In un’alta percentuale dei casi, la diagnosi resta misconosciuta per alcuni anni; l’intervallo tra l’insorgenza dei primi sintomi e la diagnosi clinica è stimato tra i 5 ed i 7 anni“. “La ragione di questo ritardo nella diagnosi – spiega la D’Emilia – sta nel fatto che il sintomo di esordio della malattia è spesso una lombalgia persistente associata a deficit funzionale simile, nella localizzazione e nell’intensità, alla lombalgia di natura meccanica. Solo dopo un’attenta anamnesi e valutazione obiettiva, da parte di uno specialista, è possibile sospettare la natura infiammatoria di detta lombalgia ed arrivare ad una diagnosi più precoce“. Lo stile di vita può influenzare ulteriormente il ritardo nella diagnosi laddove la sintomatologia trovi correlazione con abitudini di vita o professionali quali posture scorrette e sforzi fisici a carico della colonna vertebrale. I sintomi che accompagnano questa patologia sono molti. Durante le primissime fasi, si registra un frequente mal di schiena, specialmente durante il riposo notturno, che risulta essere quindi comprensibilmente disturbato, associato a rigidità prevalentemente al risveglio, che ricompare durante l’inattività. In genere, in questa fase, si tende a confondere la malattia con una semplice lombalgia. In seguito, il sintomo diviene sempre più frequente ed invalidante, localizzato spesso alle regioni glutee ed irradiato alle cosce (per coinvolgimento delle articolazioni sacro-liache), pur mantenendo quel carattere di tendenza ad attenuarsi con il movimento e riacutizzarsi con il riposo. La sintomatologia, seppur iniziata in modo insidioso, tende a persistere oltre 3 mesi. Gradualmente, giungono altri sintomi che rendono inequivocabile la diagnosi: postura scorretta durante i movimenti, difficoltà nel flettersi, fino a sviluppare persino una difficoltà nella respirazione, per coinvolgimento della muscolatura respiratoria. In quel momento purtroppo, i danni causati dalla malattia non sono reversibili. “Ovviamente, il ritardo nella diagnosi si riflette su un ritardo nel trattamento farmacologico; viceversa la diagnosi precoce, dato il ricco armamentario farmacologico di cui oggi disponiamo, costituisce la condizione fondamentale per arrestarne l’evoluzione – afferma la reumatologa – Negli ultimi anni, l’utilizzo delle tecniche raffinate di imaging, in particolare della Risonanza Magnetica, ha permesso di diagnosticare la spondilite anchilosante nelle fasi precoci di malattia, ancor prima che vi sia la positività radiografica. Ciò ha permesso di identificare un subset di pazienti con S.A non radiografica a cui offrire l’opportunità di un trattamento precoce“. Le linee-guida europee ed internazionali raccomandano l’uso degli anti-infiammatori non steroidei per un periodo non superiore ai 3 mesi ed evidenziano la scarsa efficacia, nella spondilite anchilosante, dei farmaci di fondo tradizionali, dice l’esperta. L’introduzione, negli ultimi 20 anni, dei farmaci biotecnologici nel trattamento dell’artrite reumatoide e delle spondiloartriti sieronegative, ha cambiato definitivamente e radicalmente la storia di queste patologie. “E’ ormai ampiamente dimostrata l’efficacia degli inibitori di una citochina infiammatoria, il TNF-alfa, nel controllo dei sintomi e, soprattutto, dell’evoluzione della spondilite anchilosante. Ancor più recentemente, la terapia si è arricchita di nuove molecole inibitorie, tra cui quelle dirette contro alcune importanti interleuchine (IL), come la IL-17, coinvolte nella patogenesi della malattia. A mio avviso, possiamo affermare che, oggi, siamo sempre più vicini all’obiettivo di identificare il paziente in fase molto precoce di malattia, anche pre-radiografica, e di trattarlo con molecole sempre più specifiche, con lo scopo di ritardare , o meglio, di evitare l’evoluzione verso la fase anchilosante“, conclude l’esperta.
Sembra un banale mal di schiena ma in realtà è spondilite anchilosante: ecco come riconoscerla e curarla