Il melanoma è un tumore, spesso molto aggressivo, che origina nella cute o, più raramente, negli occhi o nelle mucose. Si sviluppa dai melanociti, le cellule che producono la melanina, il pigmento che conferisce alla cute la sua colorazione. Come si riconosce? Come si distingue da un neo innocuo? Quali sono sintomi e cause? Di seguito l’approfondimento degli esperti dell’Humanitas Research Hospital, un ospedale ad alta specializzazione, centro di Ricerca e sede di insegnamento universitario: promuove la salute, la prevenzione e la diagnosi precoce.
Che cos’è il melanoma?
Anche se non è comune come gli altri due tipi principali di cancro della cute, il carcinoma basocellulare ed il carcinoma squamocellulare, il rischio di sviluppare il melanoma della cute è in continuo aumento negli ultimi decenni in tutto il mondo occidentale ed è sempre più frequentemente in età giovanile. È molto più comune nelle persone dalla cute chiara e colpisce in misura leggermente maggiore le donne rispetto agli uomini.
Quali sono le cause del melanoma?
Il melanoma si forma quando si verifica un errore genetico nelle cellule che producono la melanina, cioè i melanociti. Queste cellule sono presenti in maniera addensata nei nevi malanociti della pelle, comunemente detti nei, e, per motivi non ancora non del tutto noti, possono iniziare a proliferare in modo disordinato. Tra le cause che possono spingere un neo a proliferare verso il melanoma ci sono l’esposizione al sole e quelle alle lampade UV.
Quali sono i sintomi del melanoma?
 Il melanoma può svilupparsi in qualsiasi area della pelle, con una maggiore probabilità nelle zone che sono più frequentemente esposte alla luce del sole. I melanomi possono formarsi sia a partire da nevi (nei) preesistenti, che ex-novo. Per questo è consigliabile eseguire regolarmente un’accurata autoispezione dei nei della pelle. La regola dell’ABCDE è il primo passo verso la prevenzione in quanto aiuta a distinguere un nevo da un melanoma:
Il melanoma può svilupparsi in qualsiasi area della pelle, con una maggiore probabilità nelle zone che sono più frequentemente esposte alla luce del sole. I melanomi possono formarsi sia a partire da nevi (nei) preesistenti, che ex-novo. Per questo è consigliabile eseguire regolarmente un’accurata autoispezione dei nei della pelle. La regola dell’ABCDE è il primo passo verso la prevenzione in quanto aiuta a distinguere un nevo da un melanoma:
- Asimmetria: i nei sono simmetrici mentre il melanoma è asimmetrico.
- Bordi irregolari: i bordi di un neo sono regolari, quelli di un melanoma sono frastagliati.
- Colore disomogeneo: i nei hanno un colore unico ed uniforme, mentre il melanoma può avere più colori.
- Diametro superiore a 6 mm: i nei crescono fino ad un diametro di 6 mm. I melanomi di solito sono superiori ai 6 mm.
- Evoluzione: la rapida crescita di un qualunque neo o macchia pigmentata deve far sospettare un melanoma.
In caso di riscontro di uno (o più) di questi segni, è opportuno consultare il proprio medico, che potrebbe suggerire la visita dermatologica. I melanomi che si sviluppano negli occhi, solitamente provocano disturbi della vista e sono facilmente diagnosticabili attraverso una visita oculistica.
Il melanoma può tuttavia, in casi più rari, svilupparsi anche in parti del corpo poco visibili, ad esempio sotto le unghie, all’interno della bocca o delle mucose digestive, urinarie e dei genitali. In questi casi, è più difficile da diagnosticare, anche perché è facile confonderlo con altre patologie più comuni.
Come si può prevenire il melanoma?
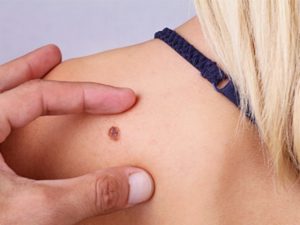 La prevenzione avviene su due livelli: eliminazione/riduzione dei fattori di rischio e diagnosi precoce.
La prevenzione avviene su due livelli: eliminazione/riduzione dei fattori di rischio e diagnosi precoce.
La genesi dei tumori cutanei, in particolare del carcinoma basocellulare e del carcinoma squamocellulare, è legata soprattutto all’esposizione ai raggi UV, sole o lampade.
È possibile quindi minimizzare il rischio d’insorgenza con alcuni semplici accorgimenti: attenersi alle regole di protezione dal sole ed evitare l’esposizione a lampade UV.
Per il riconoscimento precoce dei tumori cutanei e in particolare del melanoma è opportuno eseguire visite dermatologiche periodiche. Ogni giorno, in Humanitas, specialisti dermatologi, con l’ausilio di appositi strumenti, visitano pazienti a rischio di sviluppare un tumore cutaneo.
In particolare, il paziente viene sottoposto all’esame videodermatoscopico che permette di:
- individuare i melanomi nelle prime fasi di sviluppo
- registrare (mappatura) e confrontare le immagini dei nevi nelle visite successive in modo da riconoscere ogni piccolo cambiamento e programmare per tempo l’asportazione chirurgica di possibili iniziali melanoma
Skin Cancer Day – Per informare ed educare alla prevenzione dei tumori cutanei ogni anno Humanitas Cancer Center propone lo Skin Cancer Day. Si tratta di una giornata in cui la SkinCC promuove visite dermatologiche gratuite e un percorso informativo con importanti consigli per la prevenzione.
Diagnosi del melanoma
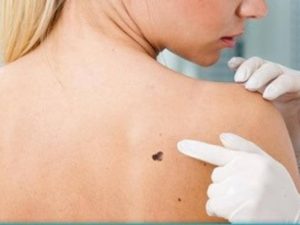 La diagnosi precoce dei tumori cutanei svolge quindi un ruolo determinante. Il primo passo per una corretta diagnosi consiste in esame clinico attento, eseguito da dermatologi esperti.
La diagnosi precoce dei tumori cutanei svolge quindi un ruolo determinante. Il primo passo per una corretta diagnosi consiste in esame clinico attento, eseguito da dermatologi esperti.
L’esame clinico permette di individuare i soggetti a rischio (sulla base del fototipo, del tipo e del numero delle lesioni pigmentate cutanee, eventuali fattori genetici, ambientali e di malattia intercorrente) e di indirizzarli verso esami strumentali mirati (dermatoscopia e videodermatoscopia) e controlli più frequenti.
La dermatoscopia consiste nell’osservazione dei nevi mediante un apposito strumento chiamato microscopio ad epiluminiscenza o, più semplicemente, dermatoscopio. Si tratta di una procedura semplice e indolore, che permette di visualizzare l’aspetto “interno” di un nevo, quello non visibile ad occhio nudo. Nei soggetti a rischio neoplastico l’immagine ottenuta viene analizzata da un computer e messa in memoria per successivi confronti. È possibile, in questo modo, scoprire precocemente l’evoluzione maligna di una lesione cutanea e di intervenire di conseguenza.
In alcuni casi, per una corretta diagnosi, è necessario ricorrere all’esame istologico attraverso una biopsia cutanea, che si effettua in anestesia locale in ambiente ambulatoriale. La biopsia cutanea si può eseguire o mediante l’asportazione completa della lesione (biopsia escissionale) o, nel caso di lesioni di grandi dimensioni e in sedi particolari (es. viso), mediante asportazione di una piccola parte di tessuto (biopsia incisionale). L’esame istologico serve anche a definire la stadiazione locale della neoplasia.
Stadiazione del melanoma
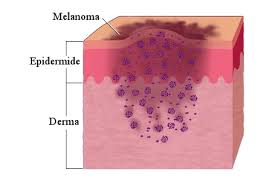 L’esame istologico serve, oltre che per confermare la diagnosi, a determinare la stadiazione locale della neoplasia. Infatti, l’anatomopatologo valuta e segnala alcuni parametri definiti, tra cui la profondità d’invasione del melanoma, l’ulcerazione, l’invasione linfovascolare, il numero delle cellule che si stanno dividendo, in modo da segnalare l’aggressività e la capacità di diffondersi del melanoma.
L’esame istologico serve, oltre che per confermare la diagnosi, a determinare la stadiazione locale della neoplasia. Infatti, l’anatomopatologo valuta e segnala alcuni parametri definiti, tra cui la profondità d’invasione del melanoma, l’ulcerazione, l’invasione linfovascolare, il numero delle cellule che si stanno dividendo, in modo da segnalare l’aggressività e la capacità di diffondersi del melanoma.
Nei casi più aggressivi o dove il melanoma sia cresciuto maggiormente, si ricerca la presenza delle cellule del melanoma anche nei linfonodi più vicini (linfonodo sentinella) che vengono asportati per essere analizzati.
Per completare la stadiazione e definire il trattamento, in casi selezionati e in base allo stadio del tumore primitivo, vanno eseguiti esami strumentali (es ecografia, radiografia, TAC, PET) per verificare la presenza di metastasi a distanza. Da tutti questi parametri derivano la stadiazione completa della malattia e la scelta del trattamento.
Stadiazione dei carcinomi cutanei
Similmente, per il carcinoma squamocellulare vengono considerati il grado di differenziazione, l’invasione dei tessuti cutanei e di quelli più profondi, la presenza eventuale di linfoangioinvasività o di coinvolgimento linfonodale.
Il carcinoma basocellulare invece viene valutato per la sua capacità infiltrativa e destruente sui tessuti circostanti.
Trattamenti
 Il trattamento dei tumori cutanei dipende dal tipo di tumore, dallo stadio di malattia ma anche dalla sede di comparsa, oltre che dall’età e dallo stato di salute del paziente. Il trattamento è nella maggior parte dei casi chirurgico. Nei casi dove la chirurgia non fosse sufficiente, si può ricorre anche alla terapia fotodinamica, alla chemioterapia, alla radioterapia, alle terapie biologiche come immunoterapia e/o targeted therapy. In alcuni casi si possono combinare più trattamenti.
Il trattamento dei tumori cutanei dipende dal tipo di tumore, dallo stadio di malattia ma anche dalla sede di comparsa, oltre che dall’età e dallo stato di salute del paziente. Il trattamento è nella maggior parte dei casi chirurgico. Nei casi dove la chirurgia non fosse sufficiente, si può ricorre anche alla terapia fotodinamica, alla chemioterapia, alla radioterapia, alle terapie biologiche come immunoterapia e/o targeted therapy. In alcuni casi si possono combinare più trattamenti.
Terapia chirurgica – L’asportazione chirurgica è il trattamento di prima scelta nella maggior parte dei tumori cutanei. La chirurgia dermatologica viene utilizzata, quando vi è l’indicazione, per rimuovere la lesione sospetta e inviarla per una diagnosi definitiva tramite biopsia escissionale o incisionale.
La chirurgia plastica interviene quando è necessaria una ricostruzione con lembi o innesti, ai quali si ricorre nei casi di ampie asportazioni oppure se i tumori interessano zone delicate come ad es. palpebre, labbra o naso, in modo che la riparazione del tessuto avvenga nel modo più naturale possibile, con vantaggi per la funzionalità e l’estetica post intervento.
La chirurgia generale interviene principalmente (ma non esclusivamente) nel melanoma, nei casi a rischio maggiore, per valutare dapprima l’estensione della malattia al linfonodo sentinella, quindi nei casi più avanzati per procedere all’asportazione dei linfonodi stessi o, ove indicato, di metastasi in altri organi. In taluni casi infatti è sufficiente l’asportazione del primo linfonodo che drena l’area di cute del tumore, il già citato linfonodo sentinella. Nel caso di presenza di malattia del linfonodo, accertata dopo esame istologico o palpatoriamente al momento della visita, si toglieranno tutti i linfonodi vicini a quello malato. La presenza di cellule tumorali nei linfonodi indirizzerà verso successive indagini e un eventuale trattamento.
Terapia medica – La terapia medica utilizza varie armi che vengono selezionate sulla base del tipo di tumore cutaneo, sulle sue caratteristiche biologiche, sull’aggressività e sul coinvolgimento o meno di linfonodi e/o altri organi.
La terapia medica viene definita dagli oncologi che indirizzano il paziente verso trattamenti che, per quanto riguarda il melanoma, sono sempre più selezionati e personalizzati, anche attraverso lo studio di alcune mutazioni genetiche presenti nel tumore stesso.
Chemioterapia – La chemioterapia consiste nell’utilizzo di farmaci iniettabili o assumibili oralmente in grado di distruggere le cellule tumorali. Si caratterizza per un meccanismo d’azione rapido, sebbene sia spesso tossico, soprattutto a livello delle cellule del midollo osseo e delle mucose (ad esempio cavo orale), che vengono inevitabilmente coinvolte e in diversa misura da soggetto a soggetto. I tumori della cute e in particolare i melanomi non si caratterizzano per una elevata chemiosensibilità.
Esistono trattamenti locoregionali che prevedono l’infusione di chemioterapici a dosi molto elevate concentrandoli in aree (ad esempio un arto) che è possibile circoscrivere dal resto della circolazione corporea tramite l’utilizzo di particolari tecniche. Tuttavia anche queste metodiche hanno un ruolo sempre più marginale nell’oncologia moderna.
Immunoterapia – L’immunoterapia è invece un tipo di trattamento che, utilizzando anticorpi monoclonali, agisce indirettamente sulle cellule tumorali ri-attivando una parte del nostro sistema immunitario a reagire nei confronti delle cellule tumorali. Questa terapia è caratterizzata da tempi lunghi di risposta e da tossicità che si possono manifestare altrettanto tardivamente (mesi dopo il termine della cura); quando la risposta tuttavia si manifesta (in circa il 25% dei pazienti) essa si caratterizza per il fatto di essere significativa e duratura in termini di incremento della sopravvivenza dei pazienti.
Terapie targeted – Le cosiddette terapie “targeted” sono rappresentate da farmaci che colpiscono particolari bersagli molecolari della cellula tumorale, riconosciuti come cruciali per la crescita e la proliferazione incontrollata delle cellule tumorali stesse. Queste terapie non sono estendibili a chiunque come nel caso della chemioterapia o dell’immunoterapia, ma sono costruite ad hoc su alcune caratteristiche della cellula tumorale, variabili da tumore a tumore. Pertanto, sono necessarie valutazioni di biologia molecolare per definire la presenza o meno di queste caratteristiche. Spesso, proprio per la particolare specificità d’azione, questi farmaci risultano molto ben tollerati e rapidamente efficaci.
Altri trattamenti
 Terapia radiante – La radioterapia è un trattamento che utilizza raggi X o fotoni prodotti da un acceleratore lineare inducendo la morte delle cellule tumorali. È’ un trattamento di precisione, focalizzato esclusivamente sulla regione malata con massimo risparmio delle strutture sane circostanti. La radioterapia è’ una modalità di trattamento non invasiva, indolore, dura pochi minuti e si svolge quotidianamente per un numero di giorni variabile a seconda del tipo di tumore, delle dimensioni del tumore e della sede in cui la lesione e’ localizzata.
Terapia radiante – La radioterapia è un trattamento che utilizza raggi X o fotoni prodotti da un acceleratore lineare inducendo la morte delle cellule tumorali. È’ un trattamento di precisione, focalizzato esclusivamente sulla regione malata con massimo risparmio delle strutture sane circostanti. La radioterapia è’ una modalità di trattamento non invasiva, indolore, dura pochi minuti e si svolge quotidianamente per un numero di giorni variabile a seconda del tipo di tumore, delle dimensioni del tumore e della sede in cui la lesione e’ localizzata.
Nei carcinomi Basocellulare o spinocellulare la radioterapia viene utilizzata con finalità esclusiva ed intento curativo nei casi di lesioni cutanee non operabili o nei casi di lesioni cutanee non asportate in maniera completa allo scopo di sterilizzare la zona interessata e ridurre il rischio di una ricaduta.
Nel melanoma la radioterapia viene impiegata quasi esclusivamente per il trattamento delle metastasi in qualsiasi sede esse si localizzino, ad esempio a livello osseo con finalità antalgica, a livello polmonare, epatico e cerebrale.
Terapia fotodinamica – Si tratta di una tecnica non invasiva, che sfrutta una reazione fotochimica. È efficace solo su alcuni tipi di tumori e non ha effetto sul melanoma. Consiste nell’applicare sulla lesione cutanea una sostanza non farmacologica, in grado di entrare nel metabolismo delle cellule tumorali stimolandole a produrre una sostanza fotoattiva, cioè sensibile alla luce, che eccitata dalla luce, è in grado di eliminare le cellule tumorali.
I numeri del melanoma
 Nel 2018, in Italia, sono stati stimati circa 13.700 nuovi casi di melanoma: 7.200 tra gli uomini e 6.500 tra le donne (4% di tutti i tumori in entrambi i sessi). Per quanto riguarda le fasce di età, il melanoma rappresenta il 9% dei tumori giovanili negli uomini (seconda neoplasia più frequente), il 3% e il 2% nelle fasce di età 50-69 e 70+. Nelle donne rappresenta il 7% dei tumori giovanili (terza neoplasia più frequente), il 3% e il 2% nelle fasce di età 50-69 e 70+. Il rischio di sviluppare un melanoma cutaneo è elevato sia negli uomini (1 su 58) sia nelle donne (1 su 77): negli uomini il rischio è più basso nei giovani, mentre nelle donne il rischio si mantiene costante in tutte e tre le fasce di età. Il trend di incidenza appare in aumento, statisticamente significativo, sia negli uomini (+3,4% per anno) sia nelle donne (+2,0% per anno).
Nel 2018, in Italia, sono stati stimati circa 13.700 nuovi casi di melanoma: 7.200 tra gli uomini e 6.500 tra le donne (4% di tutti i tumori in entrambi i sessi). Per quanto riguarda le fasce di età, il melanoma rappresenta il 9% dei tumori giovanili negli uomini (seconda neoplasia più frequente), il 3% e il 2% nelle fasce di età 50-69 e 70+. Nelle donne rappresenta il 7% dei tumori giovanili (terza neoplasia più frequente), il 3% e il 2% nelle fasce di età 50-69 e 70+. Il rischio di sviluppare un melanoma cutaneo è elevato sia negli uomini (1 su 58) sia nelle donne (1 su 77): negli uomini il rischio è più basso nei giovani, mentre nelle donne il rischio si mantiene costante in tutte e tre le fasce di età. Il trend di incidenza appare in aumento, statisticamente significativo, sia negli uomini (+3,4% per anno) sia nelle donne (+2,0% per anno).
L’incidenza mostra tassi più elevati nel Centro-Nord sia negli uomini sia nelle donne: nelle Regioni del Sud l’incidenza è molto più bassa (-45% negli uomini e -42% nelle donne).
Mortalità
Nel 2015, in Italia, sono stati 1.943 i decessi per melanoma (1.136 uomini e 807 donne), pari all’1% dei decessi per tumore in entrambi i sessi, con una frequenza leggermente più elevata nelle fasce giovani della popolazione sia maschile (4%) sia femminile (3%). Il rischio di morire è pari a 1 caso su 281 negli uomini e 1 su 534 nelle donne. Il trend di mortalità del melanoma cutaneo appare in aumento stabile in entrambi i sessi. Come per l’incidenza, la mortalità mostra tassi più elevati nel Centro-Nord sia negli uomini sia nelle donne: nelle Regioni del Sud l’incidenza è molto più bassa (-26% negli uomini e -9% nelle donne).
Sopravvivenza
La sopravvivenza a 5 anni per i melanomi cutanei in Italia è pari all’86,78%. Esiste un forte gradiente per età: la sopravvivenza a 5 anni passa dal 93,55% registrato nei pazienti giovani (15-44 anni) al 73% dei pazienti anziani (75+). La probabilità di sopravvivere a 5 anni dalla diagnosi, essendo vissuti il primo anno, è pari all’89,6% negli uomini e al 91,4% nelle donne, mentre la probabilità di sopravvivere essendo sopravvissuti al 5° anno dalla diagnosi sale al 99% e al 97,7% rispettivamente per gli uomini e le donne. La sopravvivenza a 5 anni mostra differenze geografiche in entrambi i sessi, e i valori sono mediamente più elevati nelle Regioni del Centro-Nord rispetto al Sud Italia.
Prevalenza
In Italia i pazienti con diagnosi di melanoma sono 155.000 (73.000 uomini e 82.000 donne). La prevalenza completa mostra valori più elevati al Centro-Nord rispetto alle Regioni del Sud Italia. Oltre il 63% dei casi prevalenti ha affrontato la diagnosi da oltre 5 anni. La proporzione maggiore di casi prevalenti si osserva nella fascia di età 75+ (20/100.000).
Fonti
“I numeri del cancro in Italia 2018” (AIOM–AIRTUM–Fondazione AIOM–PASSI)
Il melanoma, i fattori di rischio
 Il rischio di insorgenza del melanoma -spiega la Fondazione AIOM – è legato a fattori genetici, fenotipici, ambientali e alle combinazioni tra questi.
Il rischio di insorgenza del melanoma -spiega la Fondazione AIOM – è legato a fattori genetici, fenotipici, ambientali e alle combinazioni tra questi.
- Avere una storia familiare di melanoma accresce la probabilità di sviluppare la malattia: il 5–10% dei pazienti con diagnosi di melanoma ha un parente che ha avuto la stessa malattia.1 Una persona con un parente di primo grado (per es. madre, padre, fratello o sorella), a cui è stato diagnosticato questo tipo di tumore, presenta più del doppio delle probabilità di sviluppare la malattia rispetto a coloro che non hanno una storia familiare di melanoma.2,3
- Anche le persone con pelle chiara, sensibile ai raggi solari e tendente a scottature e/o con un numero di nei sulla pelle al di sopra della media, corrono un rischio maggiore di sviluppare il melanoma, specialmente coloro che si espongono frequentemente ai raggi solari e/o UV (includendo l’uso delle lampade solari).4,5,6,7 Le persone con pelle scura molto pigmentata presentano invece meno probabilità di sviluppare il melanoma.8
Il fototipo rappresenta l’insieme di alcune caratteristiche fisiche e la risposta ai raggi solari.
- Fototipo 1: capelli biondo-rossi, occhi chiari, carnagione chiara con efelidi, estremamente sensibile al sole, si scotta sempre, non si abbronza mai.
- Fototipo 2: capelli biondi o castano chiaro, occhi chiari, carnagione chiara, spesso presenza di efelidi, sensibile al sole, cioè si scotta con facilità e si abbronza con difficoltà.
- Fototipo 3: capelli castani, occhi marroni o chiari, carnagione moderatamente scura, può scottarsi, ma si abbronza.
- Fototipo 4: capelli castano scuro o neri, occhi scuri, carnagione olivastra, si scotta di rado, si abbronza con facilità.
- Fototipo 5: capelli neri, occhi scuri, carnagione bruno olivastra, si abbronza intensamente.
- Fototipo 6: capelli neri, occhi neri, carnagione nera, non si scotta mai (africani).
Una volta identificato il proprio fototipo è più semplice adeguare i propri comportamenti per una corretta esposizione al sole, godendo dell’aria aperta e delle vacanze al mare o in montagna senza correre rischi.9
- Il più importante fattore di rischio ambientale è stato identificato nell’esposizione a raggi UV, in rapporto alle dosi assorbite, al tipo di esposizione (intermittente più che cronica) e all’età (a maggior rischio l’età infantile e adolescenziale), con rischio marcatamente maggiore nei casi di sussistenza e interazione di tutti questi fattori. L’esposizione ai raggi UV, che globalmente conferisce un rischio doppio di sviluppare un melanoma rispetto ai non esposti, aumenta marcatamente negli individui a fototipo chiaro. Ancora contraddittorio appare il ruolo protettivo delle creme a schermo solare, sia per il lungo follow-up necessario agli studi, sia per la tendenza ad aumentare l’esposizione solare in coloro che ne fanno uso. Tra le sorgenti di raggi UV legate allo sviluppo di melanoma devono essere ricordate le lampade solari; numerosi studi evidenziano un significativo aumento del rischio di melanoma nelle persone che fanno uso di lampade per l’abbronzatura ed il rischio è maggiore se l’esposizione avviene in giovane età. Questi dati supportano infatti le indicazioni dello IARC (Agenzia internazionale per la ricerca sul cancro) secondo cui fonti artificiali di raggi UV quali lampade e/o lettini per l’abbronzatura sono cancerogeni per l’uomo (soprattutto al di sotto dei 35 anni), pertanto tali esposizioni andrebbero evitate per ridurre il rischio di insorgenza del melanoma.10
- Un altro fattore di rischio è rappresentato dal numero di ustioni solari (danno acuto da esposizione a fonti naturali o artificiali di UV) e dalla quantità totale di esposizione agli UV nel corso della vita.10
Sebbene il melanoma metastatico sia relativamente raro, può avere un effetto devastante sui pazienti e sulle loro famiglie, specialmente perché le persone colpite sono spesso in giovane età. Il 20% dei nuovi casi viene riscontrato in individui di età compresa tra 15 e 39 anni.5
Sebbene la malattia possa presentarsi in qualsiasi parte del corpo, gli uomini sembrano avere maggiori probabilità di svilupparla sul tronco (ovvero, petto o schiena), mentre le donne tendono a svilupparla maggiormente sulle gambe (Tabella 1).5-11
Tabella 1: Aree del corpo su cui il melanoma si sviluppa con maggiori probabilità.11
| Aree del corpo | Aree con maggiori probabilità di sviluppo di melanoma per i maschi | Aree con maggiori probabilità di sviluppo di melanoma per le femmine |
| Testa e collo | 22% | 14% |
| Tronco | 38% | 17% |
| Braccio | 17% | 21% |
| Gamba | 15% | 42% |
| Altro | 8% | 6% |
Bibliografia
- Bataille, V. & de Vries, E. Melanoma–Part 1: epidemiology, risk factors, and prevention. BMJ 337, a2249 (2008).
- Ford, D., et al. Risk of cutaneous melanoma associated with a family history of the disease. The International Melanoma Analysis Group (IMAGE). Int J Cancer 62, 377-381 (1995).
- Geller, A.C., et al. A randomized trial to improve early detection and prevention practices among siblings of melanoma patients. Cancer 107, 806-814 (2006).
- Gallagher, R.P., Lee, T.K., Bajdik, C.D. & Borugian, M. Ultraviolet radiation. Chronic Dis Can 29 Suppl 1, 51-68 (2010).
- Newton Bishop, J., et al. The prevention, diagnosis, referral and management of melanoma of the skin: concise guidelines. Royal College of Physicians 7, 1-12 (2007).
- McCubrey, J.A., et al. Roles of the Raf/MEK/ERK pathway in cell growth, malignant transformation and drug resistance. Biochim Biophys Acta 1773, 1263-1284 (2007).
- International Agency for Research on Cancer Working Group on artificial ultraviolet, l. & skin, c. The association of use of sunbeds with cutaneous malignant melanoma and other skin cancers: A systematic review. Int J Cancer 120, 1116-1122 (2007).
- Kvam, E. & Tyrrell, R.M. The role of melanin in the induction of oxidative DNA base damage by ultraviolet A irradiation of DNA or melanoma cells. J Invest Dermatol 113, 209-213 (1999).
- http://www.melanomaimi.it/prevenzione/18-prevenzione-primaria-melanoma-evitare-le-scottature-solari.html
- “I numeri del cancro in Italia 2018” (AIOM-AIRTUM-Fondazione AIOM-PASSI)
- Penzer, R. & Ersser, S. Principles of Skin Care: A Guide for Nurses and Health Care Practitioners (Wiley-Blackwell, 2010)



 Vuoi ricevere le notifiche sulle nostre notizie più importanti?
Vuoi ricevere le notifiche sulle nostre notizie più importanti?