L’esposizione ai raggi solari ha diversi effetti positivi sull’organismo – principalmente perché stimola la produzione della vitamina D – ma i raggi ultravioletti UVA e UVB contribuiscono alla formazione dei tumori della pelle. In particolare l’esposizione ai raggi UV raddoppia il rischio di sviluppare un melanoma cutaneo, uno dei principali tumori che insorgono in giovane età.
Se è comunque opportuno proteggersi dai raggi solari anche in inverno e in città, in estate il rischio aumenta, sia per estensione della superficie esposta, sia per i tempi di esposizione prolungati. Per questo, l’Associazione Italiana per la Ricerca sul Cancro ricorda al pubblico l’importanza della prevenzione e della corretta esposizione al sole e presenta i più recenti progressi raggiunti dai ricercatori, al lavoro per rendere il melanoma sempre più curabile.
“I ricercatori AIRC sono in prima linea a livello internazionale nella ricerca sul melanoma: dopo molti anni di studi, tentativi e passi avanti nella conoscenza, grazie anche al loro importante contributo c’è stata una vera e propria svolta nella cura di questa neoplasia, soprattutto con l’immunoterapia e la messa a punto di protocolli combinati con altri approcci terapeutici”, spiega Federico Caligaris Cappio, Direttore Scientifico di AIRC. “Proprio partendo dai successi clinici dell’immunoterapia in questo campo, questo approccio è studiato anche per la cura di altri tipi di tumore, in aggiunta a chirurgia, radioterapia e chemioterapia”.
L’IMPORTANZA DELLA PREVENZIONE
 L’estate rappresenta per AIRC un’occasione per sensibilizzare il pubblico sulla prevenzione attraverso una corretta e consapevole esposizione al sole.
L’estate rappresenta per AIRC un’occasione per sensibilizzare il pubblico sulla prevenzione attraverso una corretta e consapevole esposizione al sole.
Ecco di seguito un’infografica con i alcuni dati specifici sul melanoma, tra fattori di rischio e prevenzione.
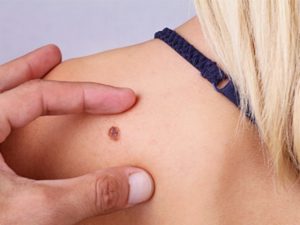
Melanoma, come riconoscerlo? Il “trucco” per individuare un neo sospetto nelle parti del corpo più a rischio
 Solo il 10% degli adolescenti afferma che è “cool” spalmarsi la crema solare in spiaggia. I giovani ignorano le regole fondamentali per esporsi al sole in modo sicuro. I raggi ultravioletti sono il principale fattore di rischio per il melanoma, il tumore della pelle più aggressivo e in costante crescita soprattutto fra i giovani: il 20% dei nuovi casi è riscontrato in pazienti fra i 15 e i 39 anni. Ma quasi il 40% degli adolescenti (39%) non mette mai la crema protettiva in spiaggia, per oltre la metà (51%) utilizzarla è “da sfigati” perché impedirebbe di abbronzarsi. Solo il 18% sa cos’è il fototipo (per il 53% è un tipo di immagine, per il 16% una tecnica di selfie e per il 13% una tonalità di colore dei fiori). Non solo. Il 63% ritiene che le lampade solari aiutino ad abbronzarsi meglio (per il 28% proteggono la pelle dai raggi del sole, solo il 9% afferma che in realtà fanno malissimo) e il 48% non sa cosa sia il melanoma (per il 24% è un problema alimentare). È la fotografia scattata dal sondaggio realizzato per il progetto #soleconamore, campagna nazionale di sensibilizzazione sull’abbronzatura consapevole e sulla prevenzione del melanoma indirizzata ai giovanissimi, realizzata da Fondazione AIOM e presentata al Ministero della Salute.
Solo il 10% degli adolescenti afferma che è “cool” spalmarsi la crema solare in spiaggia. I giovani ignorano le regole fondamentali per esporsi al sole in modo sicuro. I raggi ultravioletti sono il principale fattore di rischio per il melanoma, il tumore della pelle più aggressivo e in costante crescita soprattutto fra i giovani: il 20% dei nuovi casi è riscontrato in pazienti fra i 15 e i 39 anni. Ma quasi il 40% degli adolescenti (39%) non mette mai la crema protettiva in spiaggia, per oltre la metà (51%) utilizzarla è “da sfigati” perché impedirebbe di abbronzarsi. Solo il 18% sa cos’è il fototipo (per il 53% è un tipo di immagine, per il 16% una tecnica di selfie e per il 13% una tonalità di colore dei fiori). Non solo. Il 63% ritiene che le lampade solari aiutino ad abbronzarsi meglio (per il 28% proteggono la pelle dai raggi del sole, solo il 9% afferma che in realtà fanno malissimo) e il 48% non sa cosa sia il melanoma (per il 24% è un problema alimentare). È la fotografia scattata dal sondaggio realizzato per il progetto #soleconamore, campagna nazionale di sensibilizzazione sull’abbronzatura consapevole e sulla prevenzione del melanoma indirizzata ai giovanissimi, realizzata da Fondazione AIOM e presentata al Ministero della Salute.
“Il melanoma è una delle neoplasie che ha fatto registrare i più alti tassi di crescita – spiega Fabrizio Nicolis, presidente Fondazione AIOM -. È il secondo tumore più frequente negli uomini under 50 e il terzo nelle donne nella stessa fascia d’età. In particolare, in un quindicennio in Italia, il numero delle nuove diagnosi è raddoppiato, passando da poco più di 7.000 nel 2003 a 13.700 nel 2018, con un incremento sia negli uomini (+3,4% per anno) che nelle donne (+2% per anno). La mancata conoscenza dei fattori di rischio gioca un ruolo decisivo e le diagnosi negli adulti di oggi sono la conseguenza dell’esposizione scorretta al sole da giovani in passato.”.
“Il progetto si concentra su prevenzione e diagnosi precoce, le due armi principali per sconfiggere il melanoma – afferma Paola Queirolo, responsabile scientifico del progetto #soleconamore e Direttore Unità Operativa Tumori Cutanei dell’IRCCS Ospedale Policlinico San Martino di Genova -. Il sole non è un nemico, ma vanno seguite alcune regole, a partire dall’uso di creme solari con un fattore di protezione alto. È importante spalmarle in modo abbondante, più volte durante tutta la giornata: la quantità giusta è non meno di 40 grammi ogni ora di esposizione. Le creme, però, non possono fare miracoli, cioè non esistono solari in grado di garantire una protezione totale, per questo il sole va sempre evitato nelle ore centrali, fra le 12 e le 15. Le scottature solari gravi, durante l’infanzia e l’adolescenza, triplicano il rischio di melanoma in età adulta, ma fra i teenager è ancora molto scarsa la consapevolezza di questi aspetti”.
“Troppe persone ignorano i danni del sole e non adottano nessuna protezione – afferma Monica Forchetta, presidente APaIM (Associazione Pazienti Italia Melanoma) -. I ragazzi devono essere informati anche grazie ai nuovi strumenti digitali, perché contro questo tumore è possibile adottare regole efficaci di prevenzione. Inoltre, il melanoma lascia i suoi ‘segni’ sulla pelle. In seguito a ogni modifica di un neo, è indispensabile rivolgersi allo specialista per approfondimenti”.
“La diagnosi precoce salva la vita – spiega Paola Queirolo -. Per individuare un neo sospetto è necessario seguire la regola ‘A B C D E’: Asimmetria nella forma; Bordi frastagliati; cambiamento del Colore; Dimensioni superiori a 6 millimetri di diametro; Evoluzione anomala con modificazioni evidenti nell’arco di settimane o mesi con fenomeni, ad esempio, di sanguinamento. Va sempre seguita la regola del ‘brutto anatroccolo’: l’insorgenza di un neo diverso per forma e colore rispetto a quelli già presenti è un segnale da tenere in considerazione e da far controllare dal dermatologo. Avere la pelle chiara, i capelli biondi o rossi e gli occhi chiari (blu, grigi o verdi) è un altro fattore di rischio. Se scoperto precocemente ed eliminato con una corretta asportazione chirurgica durante la fase iniziale, il melanoma è del tutto guaribile perché la probabilità che abbia invaso altri organi è pressoché nulla. Se, invece, la diagnosi avviene in fase avanzata, oggi abbiamo a disposizione armi efficaci per tenere sotto controllo la malattia a lungo termine, garantendo ai pazienti una buona qualità di vita. E grazie ai test di biologia molecolare possiamo individuare i pazienti da trattare con terapie mirate”.
“Va posta particolare attenzione anche ai tatuaggi, molto diffusi fra i giovani e non solo – conclude Fabrizio Nicolis -. Non aumentano il rischio di melanoma, ma in alcuni casi ne rendono più difficile la diagnosi. I pigmenti infatti ostacolano il monitoraggio dei nei, i cui cambiamenti rappresentano il segnale della trasformazione in forma tumorale. Inoltre il 50% dei melanomi si sviluppa a partire da nei preesistenti, per cui i tatuaggi non dovrebbero mai essere eseguiti su lesioni pigmentate della cute”.
I NUMERI DEL MELANOMA
 Nel 2018, in Italia, sono stati stimati circa 13.700 nuovi casi di melanoma: 7.200 tra gli uomini e 6.500 tra le donne (4% di tutti i tumori in entrambi i sessi). Per quanto riguarda le fasce di età, il melanoma rappresenta il 9% dei tumori giovanili negli uomini (seconda neoplasia più frequente), il 3% e il 2% nelle fasce di età 50-69 e 70+. Nelle donne rappresenta il 7% dei tumori giovanili (terza neoplasia più frequente), il 3% e il 2% nelle fasce di età 50-69 e 70+. Il rischio di sviluppare un melanoma cutaneo è elevato sia negli uomini (1 su 58) sia nelle donne (1 su 77): negli uomini il rischio è più basso nei giovani, mentre nelle donne il rischio si mantiene costante in tutte e tre le fasce di età. Il trend di incidenza appare in aumento, statisticamente significativo, sia negli uomini (+3,4% per anno) sia nelle donne (+2,0% per anno).
Nel 2018, in Italia, sono stati stimati circa 13.700 nuovi casi di melanoma: 7.200 tra gli uomini e 6.500 tra le donne (4% di tutti i tumori in entrambi i sessi). Per quanto riguarda le fasce di età, il melanoma rappresenta il 9% dei tumori giovanili negli uomini (seconda neoplasia più frequente), il 3% e il 2% nelle fasce di età 50-69 e 70+. Nelle donne rappresenta il 7% dei tumori giovanili (terza neoplasia più frequente), il 3% e il 2% nelle fasce di età 50-69 e 70+. Il rischio di sviluppare un melanoma cutaneo è elevato sia negli uomini (1 su 58) sia nelle donne (1 su 77): negli uomini il rischio è più basso nei giovani, mentre nelle donne il rischio si mantiene costante in tutte e tre le fasce di età. Il trend di incidenza appare in aumento, statisticamente significativo, sia negli uomini (+3,4% per anno) sia nelle donne (+2,0% per anno).
L’incidenza mostra tassi più elevati nel Centro-Nord sia negli uomini sia nelle donne: nelle Regioni del Sud l’incidenza è molto più bassa (-45% negli uomini e -42% nelle donne).
Mortalità
Nel 2015, in Italia, sono stati 1.943 i decessi per melanoma (1.136 uomini e 807 donne), pari all’1% dei decessi per tumore in entrambi i sessi, con una frequenza leggermente più elevata nelle fasce giovani della popolazione sia maschile (4%) sia femminile (3%). Il rischio di morire è pari a 1 caso su 281 negli uomini e 1 su 534 nelle donne. Il trend di mortalità del melanoma cutaneo appare in aumento stabile in entrambi i sessi. Come per l’incidenza, la mortalità mostra tassi più elevati nel Centro-Nord sia negli uomini sia nelle donne: nelle Regioni del Sud l’incidenza è molto più bassa (-26% negli uomini e -9% nelle donne).
Sopravvivenza
La sopravvivenza a 5 anni per i melanomi cutanei in Italia è pari all’86,78%. Esiste un forte gradiente per età: la sopravvivenza a 5 anni passa dal 93,55% registrato nei pazienti giovani (15-44 anni) al 73% dei pazienti anziani (75+). La probabilità di sopravvivere a 5 anni dalla diagnosi, essendo vissuti il primo anno, è pari all’89,6% negli uomini e al 91,4% nelle donne, mentre la probabilità di sopravvivere essendo sopravvissuti al 5° anno dalla diagnosi sale al 99% e al 97,7% rispettivamente per gli uomini e le donne. La sopravvivenza a 5 anni mostra differenze geografiche in entrambi i sessi, e i valori sono mediamente più elevati nelle Regioni del Centro-Nord rispetto al Sud Italia.
Prevalenza
In Italia i pazienti con diagnosi di melanoma sono 155.000 (73.000 uomini e 82.000 donne). La prevalenza completa mostra valori più elevati al Centro-Nord rispetto alle Regioni del Sud Italia. Oltre il 63% dei casi prevalenti ha affrontato la diagnosi da oltre 5 anni. La proporzione maggiore di casi prevalenti si osserva nella fascia di età 75+ (20/100.000).
Fonti
“I numeri del cancro in Italia 2018” (AIOM-AIRTUM-Fondazione AIOM-PASSI)
IL MELANOMA: FATTORI DI RISCHIO
 Il rischio di insorgenza del melanoma è legato a fattori genetici, fenotipici, ambientali e alle combinazioni tra questi.
Il rischio di insorgenza del melanoma è legato a fattori genetici, fenotipici, ambientali e alle combinazioni tra questi.
- Avere una storia familiare di melanoma accresce la probabilità di sviluppare la malattia: il 5–10% dei pazienti con diagnosi di melanoma ha un parente che ha avuto la stessa malattia.1 Una persona con un parente di primo grado (per es. madre, padre, fratello o sorella), a cui è stato diagnosticato questo tipo di tumore, presenta più del doppio delle probabilità di sviluppare la malattia rispetto a coloro che non hanno una storia familiare di melanoma.2,3
- Anche le persone con pelle chiara, sensibile ai raggi solari e tendente a scottature e/o con un numero di nei sulla pelle al di sopra della media, corrono un rischio maggiore di sviluppare il melanoma, specialmente coloro che si espongono frequentemente ai raggi solari e/o UV (includendo l’uso delle lampade solari).4,5,6,7 Le persone con pelle scura molto pigmentata presentano invece meno probabilità di sviluppare il melanoma.8
Il fototipo rappresenta l’insieme di alcune caratteristiche fisiche e la risposta ai raggi solari.
- Fototipo 1: capelli biondo-rossi, occhi chiari, carnagione chiara con efelidi, estremamente sensibile al sole, si scotta sempre, non si abbronza mai.
- Fototipo 2: capelli biondi o castano chiaro, occhi chiari, carnagione chiara, spesso presenza di efelidi, sensibile al sole, cioè si scotta con facilità e si abbronza con difficoltà.
- Fototipo 3: capelli castani, occhi marroni o chiari, carnagione moderatamente scura, può scottarsi, ma si abbronza.
- Fototipo 4: capelli castano scuro o neri, occhi scuri, carnagione olivastra, si scotta di rado, si abbronza con facilità.
- Fototipo 5: capelli neri, occhi scuri, carnagione bruno olivastra, si abbronza intensamente.
- Fototipo 6: capelli neri, occhi neri, carnagione nera, non si scotta mai (africani).
Una volta identificato il proprio fototipo è più semplice adeguare i propri comportamenti per una corretta esposizione al sole, godendo dell’aria aperta e delle vacanze al mare o in montagna senza correre rischi.9
- Il più importante fattore di rischio ambientale è stato identificato nell’esposizione a raggi UV, in rapporto alle dosi assorbite, al tipo di esposizione (intermittente più che cronica) e all’età (a maggior rischio l’età infantile e adolescenziale), con rischio marcatamente maggiore nei casi di sussistenza e interazione di tutti questi fattori. L’esposizione ai raggi UV, che globalmente conferisce un rischio doppio di sviluppare un melanoma rispetto ai non esposti, aumenta marcatamente negli individui a fototipo chiaro. Ancora contraddittorio appare il ruolo protettivo delle creme a schermo solare, sia per il lungo follow-up necessario agli studi, sia per la tendenza ad aumentare l’esposizione solare in coloro che ne fanno uso. Tra le sorgenti di raggi UV legate allo sviluppo di melanoma devono essere ricordate le lampade solari; numerosi studi evidenziano un significativo aumento del rischio di melanoma nelle persone che fanno uso di lampade per l’abbronzatura ed il rischio è maggiore se l’esposizione avviene in giovane età. Questi dati supportano infatti le indicazioni dello IARC (Agenzia internazionale per la ricerca sul cancro) secondo cui fonti artificiali di raggi UV quali lampade e/o lettini per l’abbronzatura sono cancerogeni per l’uomo (soprattutto al di sotto dei 35 anni), pertanto tali esposizioni andrebbero evitate per ridurre il rischio di insorgenza del melanoma.10
- Un altro fattore di rischio è rappresentato dal numero di ustioni solari (danno acuto da esposizione a fonti naturali o artificiali di UV) e dalla quantità totale di esposizione agli UV nel corso della vita.10
Sebbene il melanoma metastatico sia relativamente raro, può avere un effetto devastante sui pazienti e sulle loro famiglie, specialmente perché le persone colpite sono spesso in giovane età. Il 20% dei nuovi casi viene riscontrato in individui di età compresa tra 15 e 39 anni.5
Sebbene la malattia possa presentarsi in qualsiasi parte del corpo, gli uomini sembrano avere maggiori probabilità di svilupparla sul tronco (ovvero, petto o schiena), mentre le donne tendono a svilupparla maggiormente sulle gambe (Tabella 1).5-11
Tabella 1: Aree del corpo su cui il melanoma si sviluppa con maggiori probabilità.11
| Aree del corpo | Aree con maggiori probabilità di sviluppo di melanoma per i maschi | Aree con maggiori probabilità di sviluppo di melanoma per le femmine |
| Testa e collo | 22% | 14% |
| Tronco | 38% | 17% |
| Braccio | 17% | 21% |
| Gamba | 15% | 42% |
| Altro | 8% | 6% |
Bibliografia
- Bataille, V. & de Vries, E. Melanoma–Part 1: epidemiology, risk factors, and prevention. BMJ 337, a2249 (2008).
- Ford, D., et al. Risk of cutaneous melanoma associated with a family history of the disease. The International Melanoma Analysis Group (IMAGE). Int J Cancer 62, 377-381 (1995).
- Geller, A.C., et al. A randomized trial to improve early detection and prevention practices among siblings of melanoma patients. Cancer 107, 806-814 (2006).
- Gallagher, R.P., Lee, T.K., Bajdik, C.D. & Borugian, M. Ultraviolet radiation. Chronic Dis Can 29 Suppl 1, 51-68 (2010).
- Newton Bishop, J., et al. The prevention, diagnosis, referral and management of melanoma of the skin: concise guidelines. Royal College of Physicians 7, 1-12 (2007).
- McCubrey, J.A., et al. Roles of the Raf/MEK/ERK pathway in cell growth, malignant transformation and drug resistance. Biochim Biophys Acta 1773, 1263-1284 (2007).
- International Agency for Research on Cancer Working Group on artificial ultraviolet, l. & skin, c. The association of use of sunbeds with cutaneous malignant melanoma and other skin cancers: A systematic review. Int J Cancer 120, 1116-1122 (2007).
- Kvam, E. & Tyrrell, R.M. The role of melanin in the induction of oxidative DNA base damage by ultraviolet A irradiation of DNA or melanoma cells. J Invest Dermatol 113, 209-213 (1999).
- http://www.melanomaimi.it/prevenzione/18-prevenzione-primaria-melanoma-evitare-le-scottature-solari.html
- “I numeri del cancro in Italia 2018” (AIOM-AIRTUM-Fondazione AIOM-PASSI)
- Penzer, R. & Ersser, S. Principles of Skin Care: A Guide for Nurses and Health Care Practitioners (Wiley-Blackwell, 2010)











